La normalización de los dolores de las mujeres hizo que las enfermedades como la endometriosis fueran desatendidas por la ciencia, por la medicina y por varias pacientes durante muchos años
Por Joana Suarez
Gráficos de Dennis Arita
Tegucigalpa, Honduras. ¿Por qué se demora hasta 10 años para diagnosticar la endometriosis? En la última década, la enfermedad viene recibiendo más atención, pero todavía se sabe muy poco debido a que los dolores femeninos se siguen banalizando.
¿Viste esos cólicos menstruales tan naturalizados por las mujeres como algo que es parte de la vida? Bueno, esos cólicos no deberían ser normalizados así, sobre todo si son intensos y frecuentes. La menstruación es una función fisiológica de la mujer, así como hacer pis, caca, respirar. Cuando alguna de estas últimas situaciones genera una seria incomodidad, se desconfía de algo y se busca un tratamiento. Lo mismo tendría que ocurrir al menstruar y sentir mucho dolor.
Sin embargo, la normalización de los dolores de las mujeres hizo que las enfermedades como la endometriosis fueran desatendidas por la ciencia, por la medicina y por varias pacientes durante muchos años. Tener algún tipo de cólico es común durante la menstruación porque hay una disminución de sangre en la pared del útero y eso, en general, causa algún dolor que tiende a mejorar con medidas para aliviarlo o con la toma de analgésicos. Pero aquellos dolores que empeoran progresivamente con cada ciclo y a veces llegan a ser incapacitantes no pueden ser naturalizados.
Justamente por no tomar en serio esos dolores de muchas mujeres y personas con útero, según estudios científicos internacionales, se tarda hasta diez años para diagnosticar la endometriosis e iniciar un tratamiento adecuado.

De hecho, ¿ya oíste hablar sobre el endometrio? Es el nombre del tejido que cubre la pared interna del útero que se expulsa en forma de sangrado en la menstruación, pero si parte de ese tejido cae en los ovarios o en el abdomen causa una inflamación: la endometriosis.
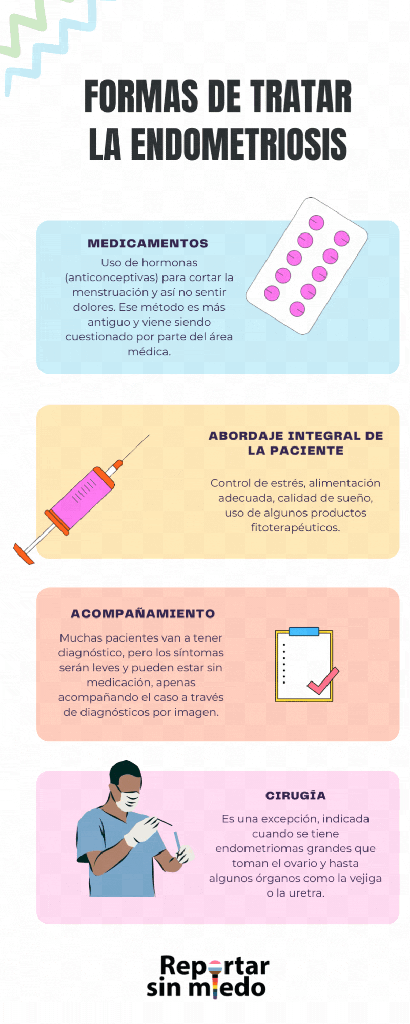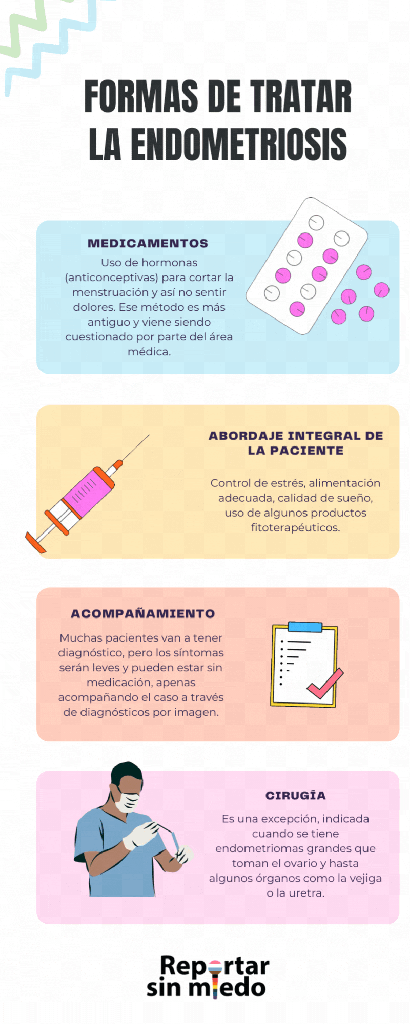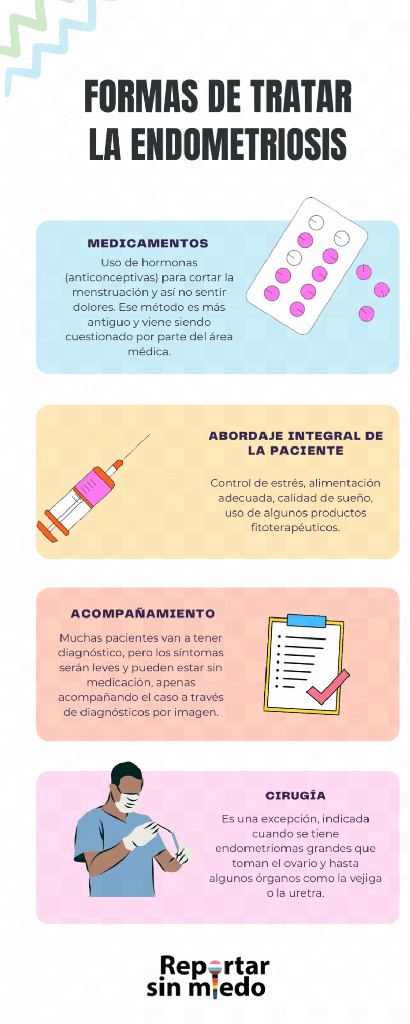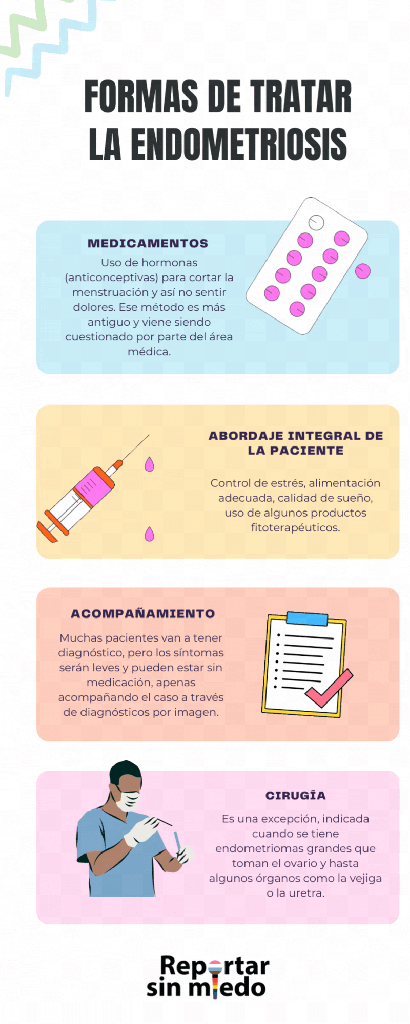
También situaciones de cistitis (el ardor y urgencia por orinar) en las que no hay evidencia de infección (después de los exámenes de orina), pero se repiten y empeoran durante la menstruación, requieren de investigación porque puede estar comprometida la vejiga con focos de endometriosis. Esa es una de las situaciones en que se recomienda cirugía.
Los exámenes empezaron recientemente
La endometriosis es una enfermedad compleja sobre la que empezamos a entender un poco mejor recién ahora, con más investigaciones desarrolladas. Pero es difícil comprender como una enfermedad que aleja a las mujeres del trabajo y a las jóvenes de la escuela no fue una cuestión de salud pública antes, ¿no?
Más allá de las investigaciones, recién en la última década, los diagnósticos por imágenes también comenzaron a ser capaces de detectar focos endometriósicos. Antes, era necesario hacer una biopsia, mediante una laparoscopia, que es una cirugía menos invasiva, pero una cirugía al fin.
Con una mayor visibilidad de la enfermedad y de disponibilidad de exámenes, naturalmente, el número de diagnósticos creció. La enfermedad afecta cerca del 10% de la población femenina brasileña, según la Agencia Nacional de Vigilancia Sanitaria (Anvisa), y es más frecuente entre personas de 25 a 35 años de edad.
Pero tampoco es tan fácil hoy en día. Incluso con la disponibilidad de los exámenes específicos de ultrasonido y resonancia, se necesitan profesionales entrenados porque la mayoría de las lesiones de endometriosis se presenta de forma sutil y de difícil visualización. Además de haber pocos/as radiólogos/as especializados/as, no siempre los exámenes están disponibles en el sistema de salud público.
Los profesionales necesitan tener experiencia, ser detallistas y meticulosos en busca de lesiones, explica el médico Marcelo Pedrassanim, especialista en toco ginecología y diagnóstico por imágenes. Además, es fundamental tener un equipamiento avanzado que provea una excelente resolución de las imágenes. También señaló: “Muchas veces las pacientes presentan solo lesiones de 0.5 a 1 cm”. Pero que el tamaño sea pequeño no tiene relación directa con la gravedad de los síntomas.
¿Por qué es tan difícil de diagnosticar?
- El diagnóstico de la endometriosis puede demorar hasta 10 años.
- La enfermedad está invisibilizada. Hay poca información sobre el asunto.
- Las quejas relacionadas a los cólicos son naturalizadas.
- Los diagnósticos de imágenes comenzaron a ser hechos en los años 2000, pero recién en los últimos 10 años mejoraron los equipamientos y las técnicas.
Exámenes que permiten diagnosticar:
- Examen clínico ginecológico, anamnesis (investigar la cronología de los síntomas);
- Ecografía o ultrasonido transvaginal con preparación intestinal;
- Resonancia magnética;
- Hasta mediados del 2010, era necesario hacer una cirugía laparoscópica asistida por video para poder hacer una biopsia del material porque los diagnósticos por imagen no identificaban los focos de la endometriosis.
Saga de cirugías
La empresaria Flávia Tonani, de 43 años de edad, descubrió que tenía endometriosis en el año 2000, un poco antes de cumplir 21 años. Ya hacía ya 10 años que menstruaba con mucha sangre, cólicos intensos, mucho debilitamiento. “Algunas veces necesitaba ir hasta el hospital para ser medicada”. El diagnóstico final fue dado con la laparoscopia. El quiste que ella tenía en el ovario izquierdo era grande (del tamaño de una naranja), comprimía el intestino y causa dolores fuertes.
El “tratamiento” recomendado en el caso de ella fue directamente tomar anticonceptivos, sin intervalos, para no menstruar y reducir los dolores. Así hizo Flávia por muchos años. Después de los 30 años, ya casada, buscó una ginecóloga porque quería embarazarse. Retomó el ciclo menstrual sin hormonas y con eso volvió el sufrimiento. “No salía de la cama de tanto dolor”. En el año 2020, hizo la segunda laparoscopia y el quiste ahora estaba en el ovario izquierdo. Interrumpir la menstruación no detuvo su enfermedad, apenas disimuló un comprometido avance.
Esta vez Flávia necesitó retirar el ovario izquierdo. “Estaba muy comprometido y si no hubiese descubierto ese quiste, podía romperse y la cirugía hubiese sido más complicada”. Flávia se sintió agradecida por el descubrimiento, pero también triste y frustrada por no conseguir “realizar el sueño de crear una vida”, dijo.
El año pasado, los exámenes de salud señalaron que la endometriosis había afectado al intestino. Fue entonces que ella comenzó un tratamiento diferente con una nutricionista. “Vi la enfermedad desde un ángulo desde el que nunca la había visto antes: la alimentación saludable, la actividad física, el autoconocimiento, cuidar de mí y hacer algo que me diese placer, todo eso es parte del tratamiento.
Entender qué tenía y lo que pasaba en el propio cuerpo fue una vuelta de tuerca en la vida de Flavia, que hoy en día no tiene más la maternidad en sus planes. “Es un dolor superado”, en sus palabras.
No hay consenso sobre los tratamientos
Hoy ya sabemos que el tratamiento debe ser individualizado, porque cada mujer es diferente, y eso trae cuestionamientos a la máxima que se vendió por décadas de que “vivir sin menstruar” es lo mejor del mundo o que el sangrado menstrual es algo inútil. Al final para eso, la persona necesita usar hormonas artificiales la vida entera.
“Si existiesen más mujeres científicas investigando o hasta si nosotras estuviésemos oyendo más lo que las personas con útero tienen para decir sobre esta situación, no estaríamos utilizando las pastillas anticonceptivas como una panacea”, destacó la ginecóloga Halana Faria, del perfil de la ginecología feminista. Actualmente, estudios ya indican que cortar el ciclo menstrual puede generar otros problemas y enfermedades, además de no resolver la endometriosis, para el caso.
Todavía en la actualidad, cuando una mujer habla que está teniendo mucho acné, sintiendo dolores en el período menstrual y hasta cuando recibe el diagnóstico de endometriosis, es probable que escuche de la mayoría de los/as ginecólogos/as que el anticonceptivo o la interrupción del ciclo menstrual resolverá la situación.
“Esa afirmación ni siquiera tiene respaldo científico y parte de una idea de que la menstruación es un problema y es un gran favor ayudar a una mujer a liberarse de eso”, afirmó la ginecóloga Bel Saide, del perfil de la Ginecología Natural, y refuerza que los remedios hormonales no tratan a la enfermedad en sí. Otro mito que la médica combate es que la menstruación alimenta la endometriosis y por eso tendría que ser suprimida.
De hecho, no existe un consenso en la literatura médica con relación al beneficio de parar de menstruar. Para la ginecóloga Halana, eso puede ser algo justificable si la persona siente tantos cólicos a punto de perjudicar su calidad de vida, pero no siempre ese va a ser el tratamiento recomendado. “Lo que las pacientes me dicen es que se sienten bien cuando menstrúan, porque parece natural, fisiológico, por más que tenga algunos efectos”, adicionó.
Sin milagros
“Todos los días mujeres me buscan porque no desean usar hormonas o ya lo hicieron y sintieron que no resolvieron el problema”, afirma la ginecóloga Bel Saide. Por ser una enfermedad que incluye muchos factores, además del estilo de vida, una visión multidisciplinaria e integral de la mujer es importante. Algunos especialistas defienden, por ejemplo, una atención especial sobre la alimentación, restringiendo alimentos que generan inflamación.
Hay pacientes muy sintomáticas que hacen los exámenes y casi no tienen foco de endometriosis. Otras tienen cavidades abdominales tomadas por estos focos sin presentar ningún síntoma.
Algunas mujeres pueden tener el diagnóstico y no ser medicadas, acompañando la endometriosis con terapias complementarias posibles, porque solo un tercio de ellas, según la médica Halana Farias, va a tener una exacerbación de los síntomas. La preocupación ocurre si la enfermedad avanza y alcanza otros órganos adyacentes al útero: trompas, ovarios, vejiga, uretra e intestino. “Pero en el 70% de los casos, se va a detener o retroceder espontáneamente”, resalta la ginecóloga.
Lo más urgente es tener buenos profesionales de la salud, médicos de familia, clínicos generales que investiguen y entiendan la enfermedad. Que ginecólogos/as en general hagan escucha activa y adecuada de las mujeres y las personas con útero, y de las quejas de las pacientes.
Halana advierte que la identificación de los dolores menstruales puede tener dos extremos malos: nunca investigar lo que hay detrás de esos dolores o llegar a un diagnóstico tardío; o comenzar a hacer muchos exámenes, sospechar demás, y descubrir focos que en la verdad van a retroceder o detenerse y no se volverán problemas.
También es necesario estar atentas con la medicalización disfrazada de “naturopatía”, destaca Halana, con cursos y recetas milagrosas para cuestiones complejas. Pero es claro que debemos cuestionar y criticar la forma de cómo se entiende la salud hoy- basada en patrones heteronormativos, que excluyen la existencia de mujeres trans y de relaciones homosexuales y que sigue viendo a las mujeres como meras reproductoras – pautada por intereses comerciales.
Posibles orígenes de la endometriosis
- Menstruación retrógrada. Es la teoría que más circula y dice que el endometrio además de salir por el cuello uterino también saldría por detrás (por las trompas hasta caer en el abdomen). Cerca del 90% de las mujeres tiene ese tipo de menstruación y solo el 10% de las mujeres desarrollaron endometriosis.
- Hereditario. Es la idea de que algunas mujeres ya nacen con la predisposición a la enfermedad transmitida de madres para hijas
- Enfermedad autoinmune. Una de las teorías sugiere que la endometriosis sería causada por una “falla” en el sistema inmunológico de las mujeres.
- Causas ambientales. Hay estudios sobre el consumo de pesticidas y agrotóxicos que contribuirían para el desarrollo de la enfermedad.Posibles orígenes de la endometriosis.